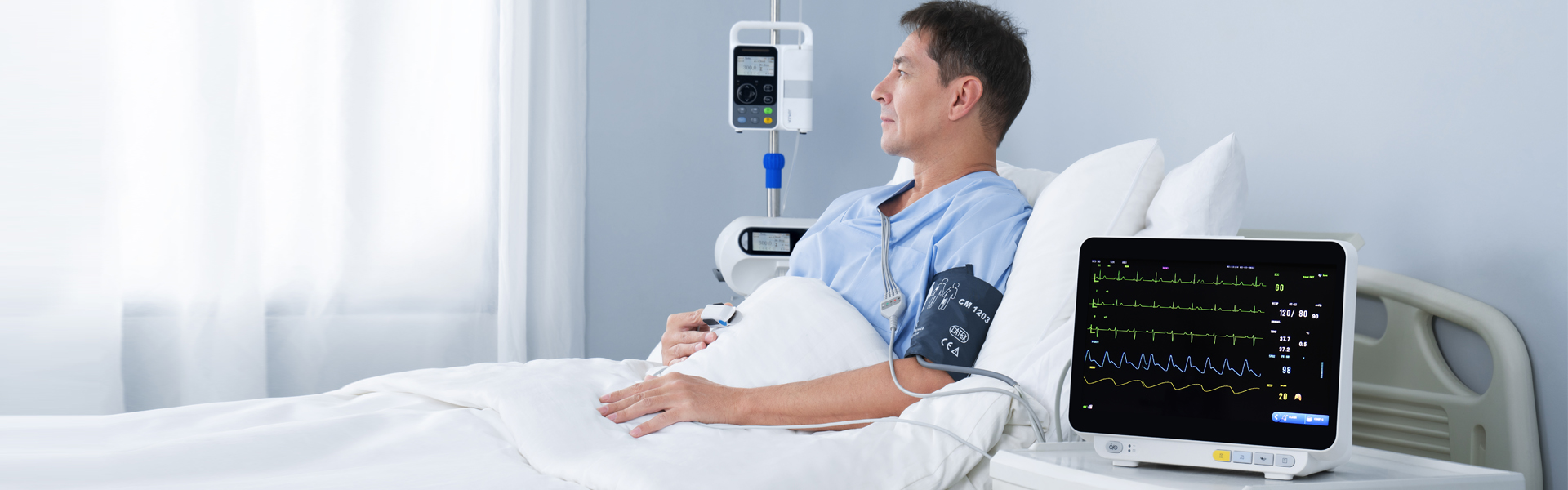
Многопараметрический монитор состояния пациента, являющийся наиболее распространенным оборудованием в клинической практике, представляет собой устройство для долговременного многопараметрического мониторинга физиологического и патологического состояния пациентов в критическом состоянии. Благодаря анализу и обработке данных в режиме реального времени, система своевременно преобразует информацию в визуальные данные, автоматически подает сигналы тревоги и регистрирует потенциально опасные для жизни события. Помимо измерения и мониторинга физиологических параметров пациентов, он также позволяет отслеживать и контролировать состояние пациентов до и после медикаментозного лечения и хирургических вмешательств, своевременно выявлять изменения в состоянии тяжелобольных пациентов и предоставлять врачам базовые знания для правильной диагностики и составления планов лечения, что значительно снижает смертность среди пациентов в критическом состоянии.
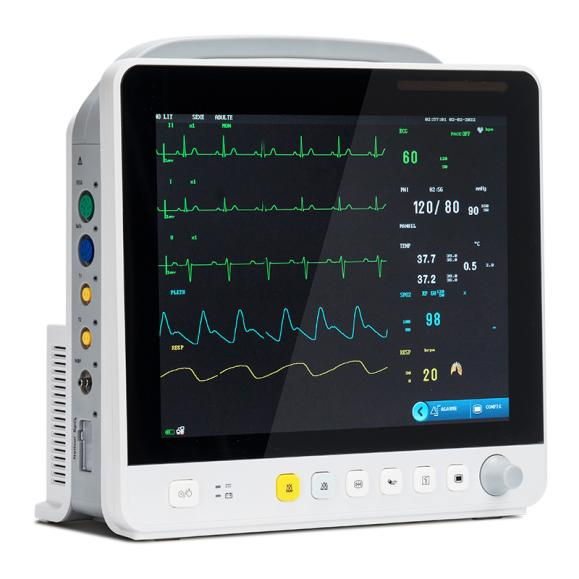
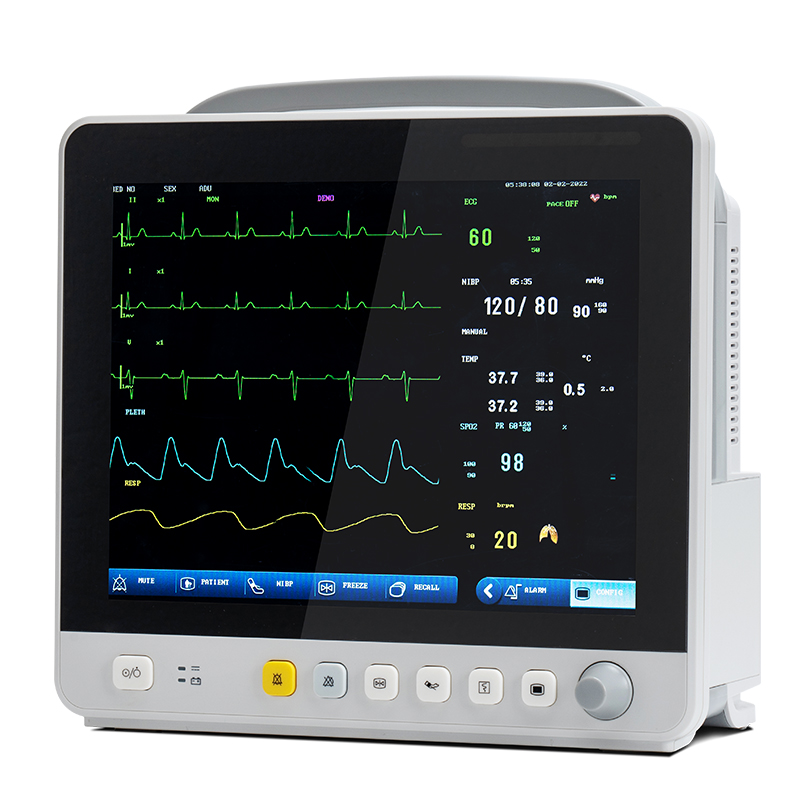
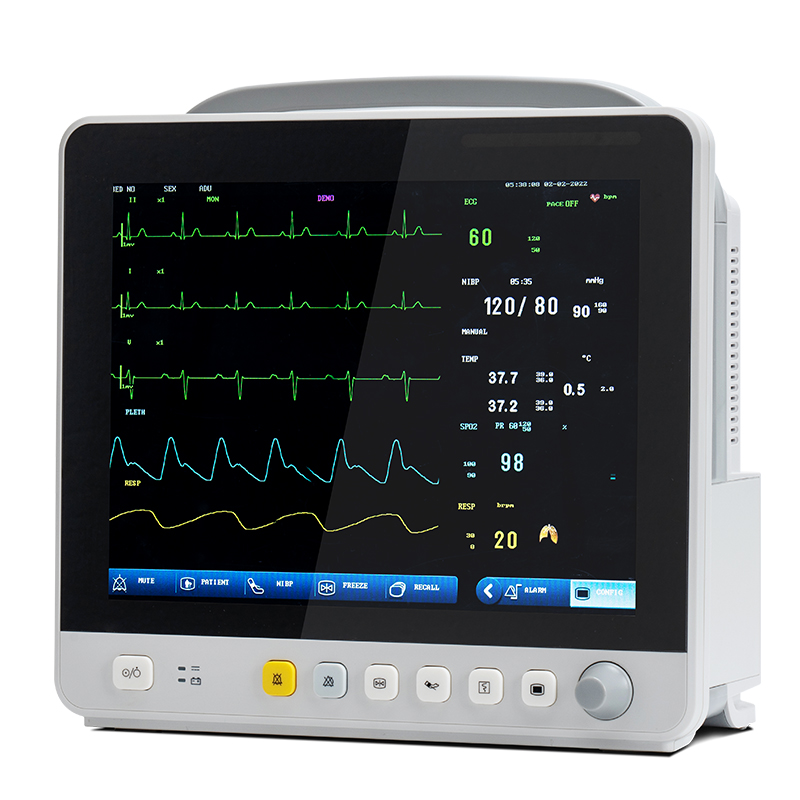
С развитием технологий перечень объектов мониторинга многопараметрических мониторов состояния пациента расширился от кровеносной системы до дыхательной, нервной, метаболической и других систем.Модуль также расширен по сравнению с широко используемыми модулями ЭКГ (ECG), респираторного модуля (RESP), модуля насыщения крови кислородом (SpO2), модуля неинвазивного измерения артериального давления (NIBP) и теперь включает в себя модуль измерения температуры (TEMP), модуль инвазивного измерения артериального давления (IBP), модуль измерения сердечного выброса (CO), модуль неинвазивного непрерывного измерения сердечного выброса (ICG) и модуль измерения концентрации углекислого газа в конце выдоха (EtCO2), модуль мониторинга электроэнцефалограммы (EEG), модуль мониторинга анестезиологических газов (AG), модуль транскутанного мониторинга газов, модуль мониторинга глубины анестезии (BIS), модуль мониторинга мышечной релаксации (NMT), модуль мониторинга гемодинамики (PiCCO) и модуль механики дыхания.


Далее материал будет разделён на несколько частей, в которых будут представлены физиологические основы, принципы, разработка и применение каждого модуля.Начнём с модуля электрокардиограммы (ЭКГ).
1: Механизм формирования электрокардиограммы
Кардиомиоциты, расположенные в синусовом узле, атриовентрикулярном соединении, атриовентрикулярном тракте и его ветвях, генерируют электрическую активность во время возбуждения и создают электрические поля в организме. Помещение металлического зондирующего электрода в это электрическое поле (в любой точке тела) позволяет зарегистрировать слабый ток. Электрическое поле непрерывно изменяется по мере изменения периода движения.
Из-за различий в электрических свойствах тканей и разных частей тела, электроды, установленные в разных частях тела, регистрировали разные изменения потенциала в каждом сердечном цикле. Эти небольшие изменения потенциала усиливаются и регистрируются электрокардиографом, а полученная картина называется электрокардиограммой (ЭКГ). Традиционная электрокардиограмма записывается с поверхности тела и называется поверхностной электрокардиограммой.
2: История технологии электрокардиограммы
В 1887 году Уоллер, профессор физиологии в больнице Марии Королевского общества Англии, успешно записал первую электрокардиограмму человека с помощью капиллярного электрометра, хотя на рисунке были зафиксированы только волны V1 и V2 желудочка, а предсердные волны P не были зарегистрированы. Но великая и плодотворная работа Уоллера вдохновила Виллема Эйнтховена, присутствовавшего в зале, и заложила основу для последующего внедрения технологии электрокардиограммы.

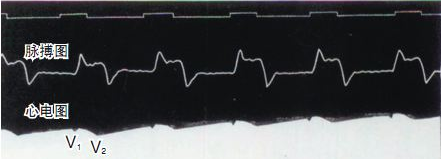
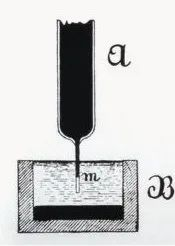
------------------------ (Август Дизире Валле)--------------------------------------- (Валлер записал первую электрокардиограмму человека)------------------------------------------------- (Капиллярный электрометр)-----------
В течение следующих 13 лет Эйнтховен полностью посвятил себя изучению электрокардиограмм, регистрируемых капиллярными электрометрами. Он усовершенствовал ряд ключевых методик, успешно используя струнный гальванометр, электрокардиограмму, записываемую на фоточувствительную пленку, и регистрируя на ней зубец P в предсердиях, деполяризацию желудочков B, C и реполяризацию D. В 1903 году электрокардиограммы начали применяться в клинической практике. В 1906 году Эйнтховен последовательно записал электрокардиограммы фибрилляции предсердий, трепетания предсердий и желудочковой экстрасистолы. В 1924 году Эйнтховен был удостоен Нобелевской премии по медицине за изобретение метода регистрации электрокардиограмм.

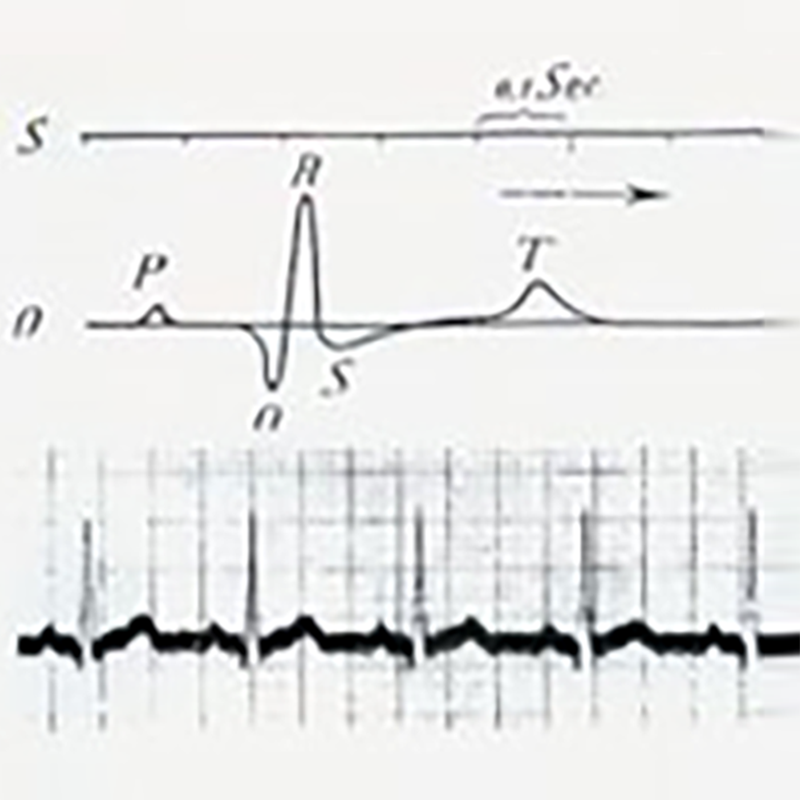
---------------------------------------------------------------------------------------Полная электрокардиограмма, записанная Эйнтховеном----------------------------------------------------------------------------------------------------------
3: Разработка и принцип работы свинцовой системы
В 1906 году Эйнтховен предложил концепцию биполярной электрокардиограммы с отведениями от конечностей. После соединения регистрирующих электродов в правой руке, левой руке и левой ноге пациентов парами, он смог записывать биполярную электрокардиограмму с отведениями от конечностей (отведения I, II и III) с высокой амплитудой и стабильным паттерном. В 1913 году биполярная стандартная электрокардиограмма с отведениями от конечностей была официально введена и использовалась самостоятельно в течение 20 лет.
В 1933 году Уилсон наконец завершил разработку однополюсной электрокардиограммы, которая определяла положение нулевого потенциала и центрального электрического контакта в соответствии с законом Кирхгофа для токов, и создал 12-канальную систему электрокардиограммы Уилсона.
Однако в 12-канальной системе Уилсона амплитуда электрокардиограммы в трех однополярных отведениях от конечностей — VL, VR и VF — низка, что затрудняет измерение и наблюдение изменений. В 1942 году Гольдбергер провел дальнейшие исследования, в результате которых были созданы однополярные напорные отведения от конечностей, которые используются и по сей день: отведения aVL, aVR и aVF.
На этом этапе была введена стандартная 12-канальная система записи ЭКГ: 3 биполярных отведения от конечностей (Ⅰ, Ⅱ, Ⅲ, Эйнтховен, 1913), 6 униполярных отведений от груди (V1-V6, Уилсон, 1933) и 3 униполярных компрессионных отведения от конечностей (aVL, aVR, aVF, Голдбергер, 1942).
4: Как получить качественный сигнал ЭКГ
1. Подготовка кожи. Поскольку кожа плохо проводит электричество, для получения качественных электрических сигналов ЭКГ необходима правильная подготовка кожи пациента в местах размещения электродов. Выбирайте плоские электроды с меньшим количеством мышечной ткани.
Обработку кожи следует проводить следующим образом: ① Удалите волосы на теле в месте установки электрода. Аккуратно потрите кожу в месте установки электрода, чтобы удалить отмершие клетки. ③ Тщательно вымойте кожу мыльной водой (не используйте эфир и чистый спирт, так как это повысит сопротивление кожи). ④ Дайте коже полностью высохнуть перед установкой электрода. ⑤ Установите зажимы или кнопки перед установкой электродов на пациента.
2. Следует уделять внимание техническому обслуживанию проводника сердечной проводимости, запрещается наматывание и завязывание узлов на проводнике, необходимо предотвращать повреждение экранирующего слоя проводника, а также своевременно очищать от загрязнений зажим или пряжку проводника, чтобы предотвратить окисление свинца.
Дата публикации: 12 октября 2023 г.